| 氏名 | 役職 | 専門医等 |
|---|---|---|
 柴崎 早枝子 (しばさき さえこ) | 主任部長 兼 糖尿病センター長 | ・日本内科学会総合内科専門医・指導医 ・日本糖尿病学会糖尿病専門医・研修指導医・近畿支部評議員 ・大阪医科薬科大学内科学Ⅰ臨床教授 ・小児慢性特定疾病指定医 ・日本糖尿病・妊娠学会正会員 ・医学博士 |
| 高本 晋吾 (たかもと しんご) | 部長 兼 中央検査科主任部長 | ・日本内科学会総合内科専門医・指導医 ・日本内分泌学会内分泌代謝科専門医・指導医 ・日本医師会認定産業医 ・枚方市役所健康管理医 |
| 小山 和也 (こやま かずや) | 医員 | |
| 三輪 一貴 (みわ かずき) | 医員 | |
| 髙橋 良碩 (たかはし りょうせき) | 医員 |
| 氏名 | 役職 | 専門医等 |
|---|---|---|
| 堤 千春 (つつみ ちはる) |
非常勤医員 | ・日本内科学会総合内科専門医・指導医 ・日本糖尿病学会専門医・研修指導医 |
| 坂根 貞樹 (さかね さだき) |
非常勤医員 | ・日本内分泌学会内分泌代謝科専門医・指導医 ・日本甲状腺学会専門医 |
2022年4月より「糖尿病・内分泌内科」に名称変更し、2023年1月より「糖尿病センター」を設立しました。糖尿病を中心に、甲状腺・下垂体・副腎・副甲状腺・カルシウム代謝異常・電解質異常・肥満症などの内分泌代謝疾患全般を診療しています。また日本糖尿病学会、日本内分泌学会の認定教育施設として、診療内容の充実と将来を担う若手医師の育成にも力を入れています。特に糖尿病に関しては、2022年7月より日本糖尿病学会の認定教育施設Ⅰを取得しております。「糖尿病センター」に関しては関連リンクをご参照下さい。毎月1回、主任部長がお届けする「糖尿病センターだより」も是非ご一読下さい(当科の雰囲気がよく分かると思います)。
あらゆる分野の糖尿病診療が可能ですが、当科が特に力を入れているのは、以下の3分野です。
①-1 血糖コントロール不良2型糖尿病の集約的糖尿病治療 ①-2 肥満2型糖尿病のインクレチン関連薬による糖尿病治療 ② リアルタイム持続血糖測定器・インスリンポンプによる1型糖尿病の緻密な糖尿病治療 ③ 安心・安全なお産を目指して、妊娠糖尿病・糖尿病合併妊娠の厳格な糖尿病治療
①-1 血糖コントロール不良2型糖尿病の集約的糖尿病治療
経口血糖降下剤を3種類以上内服してもHbA1c ≧ 8.0 %が持続する糖尿病、高血糖症状 (体重減少, 口渇, 多飲, 多尿) を伴い全身状態が悪化した糖尿病、高浸透圧高血糖症候群や糖尿病性ケトアシドーシスなどの急性合併症で緊急入院が必要な糖尿病、悪性腫瘍・リウマチ膠原病・ステロイド投与・感染症を合併し血糖コントロールが悪化した糖尿病、糖尿病性大血管障害(心筋梗塞,脳梗塞,閉塞性動脈硬化症)・細小血管障害(網膜症,腎症,神経障害)を合併し、他科との連携が必要な糖尿病、足切断を余儀なくされた足壊疽の糖尿病、インスリンによる厳格な術前血糖コントロールが必要な糖尿病、認知症や精神疾患を合併し食事療法が困難な糖尿病、いずれも大変治療が難しい糖尿病です。このような方々が日々、実地医家の先生のご紹介で当科を受診されます。北河内地域の糖尿病治療の最後の砦としてチーム医療で対応します。 糖尿病は全身疾患です。血糖値のみならず、全身状態・悪性腫瘍/併存疾患・糖尿病合併症・認知機能・生活環境・身体活動能力を考慮して、お一人お一人に最適な糖尿病治療をご提案致します。多職種による糖尿病チーム医療には定評があります。 糖尿病外来の初診は月~金まで随時受付 (午前診は毎日 2~3 診体制で診療)、午後や緊急の場合は地域連携室を通じてお電話相談可能です。糖尿病教育入院中は糖尿病教育のみならず、糖尿病薬の調整・注射と血糖測定の手技取得・悪性腫瘍/併存疾患の精査・糖尿病合併症の評価をすべて実施します。治療内容によって 3~10 日の入院となります。専門外来 (インスリンポンプ・1 型糖尿病・妊娠糖尿病外来)と看護専門外来(フットケア外来)は完全予約制です。詳細は 2)をご覧下さい。 当科ではインスリン製剤・インクレチン関連注射製剤の「外来導入」が可能です。月~金まで毎日随時対応が可能です。当科の「糖尿病チーム医療」には、医師 (糖尿病内科専門医)、看護師、薬剤師、管理栄養士と臨床検査技師の 5 職種が携わります。インスリン・チルゼパチドといった注射製剤の自己注射の手技指導、自己血糖測定の手技指導そして栄養指導が受けられます。熟練のスタッフが指導しますので、注射製剤+血糖測定の導入指導なら 1~2 時間で、栄養指導を含めても 3 時間ですべての指導を受けることができます。血糖コントロール不良の糖尿病では、経口血糖降下剤の内服加療から、注射製剤による糖尿病治療へのステップアップが必要ですが、仕事、家事、育児や介護を理由に「入院できない」患者様はたくさんいらっしゃいます。そのような方には、是非、当院の「外来導入」のシステムをご活用頂きたいと思います。 ただし、次のような患者様は入院して注射製剤を導入・急性期の糖尿病治療となります。 ・1型糖尿病が疑われる場合 ・全身状態不良、発熱、脱水傾向、摂食不良、感染症、他疾患合併、ステロイド投与中の場合 ・認知機能低下、精神疾患合併、アルコール (大量飲酒) の関与がある場合 ・高齢者 (≧ 70 歳) ・その他、インスリン注射や血糖測定の遵守に不安がある場合 このような患者様は合併症・併存疾患が多く、悪化・急変するリスクも高いため、他科と連携して入院にて集約的治療に当たります。できる限り患者様のご希望には沿いますが、すべての患者様で注射製剤の外来導入が可能でないことは予めご承知おきください。
近年、インクレチン関連薬 (下図参照) による 2 型糖尿病の治療が注目を浴びています。インクレチン関連薬の中でも特に GLP-1 受容体作動薬と持続性 GIP / GLP-1 受容体作動薬は、血糖値の改善効果と共に、減量効果も期待され肥満 2 型糖尿病に対する有望な治療選択肢の 1 つであると言えます。しかし副作用として低血糖、消化器症状 (吐き気や下痢)、ごくまれに急性膵炎が認められるため、専門医による糖尿病診療下での使用開始が勧められます。
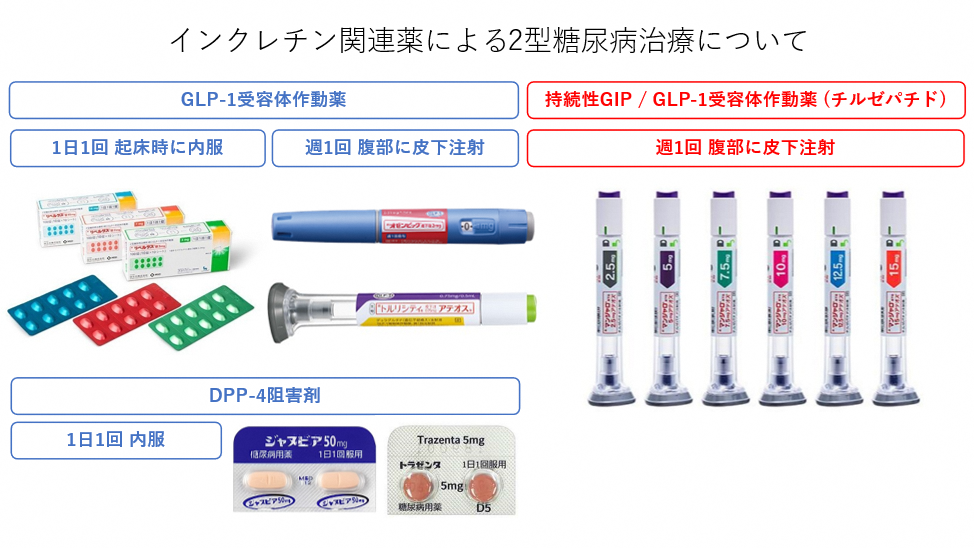
肥満とは体格指数 (BMI=体重[kg]/ 身長[m]2)≧25 のものと定義され、肥満に起因ないし関連する健康障害として 2 型糖尿病、高血圧、脂質異常症、高尿酸血症・痛風、冠動脈疾患、脳梗塞、メタボリック関連脂肪性肝疾患、閉塞性睡眠時無呼吸症候群などがあります。インクレチン関連薬は 2 型糖尿病治療薬ですが、体重を減らし、蓄積した内臓脂肪を減少させ、脂肪肝を改善することで、これらの肥満に関連する疾患にも良い影響を及ぼすことが出来ます。当科ではすべてのインクレチン関連薬が使用可能です。当科では、チルゼパチドの長期処方・限定処方が解禁となってからわずか 8 か月間で 80 名の患者様に同薬剤を導入しました。食生活の改善も必須ですので、診察日に合わせて栄養指導も受けていただきます。
糖尿病に関しては、様々なご要望に応じられる知識・技術・経験と人員が当科にはあります。北河内地域の、より良い糖尿病治療のために、今後もスタッフ一同頑張って参ります。
当科は 1 型糖尿病に関してはどこにも引けを取らない専門的・先進的治療を提供しています。当科に定期通院中の1型糖尿病患者様は、この 3 年間で 30 名増えて 100 名となりました。1型糖尿病患者様は、北河内地域のみならず、遠く北摂地域や京都府南部地域から“より良い1型糖尿病治療”を求めて当科を紹介受診されます。
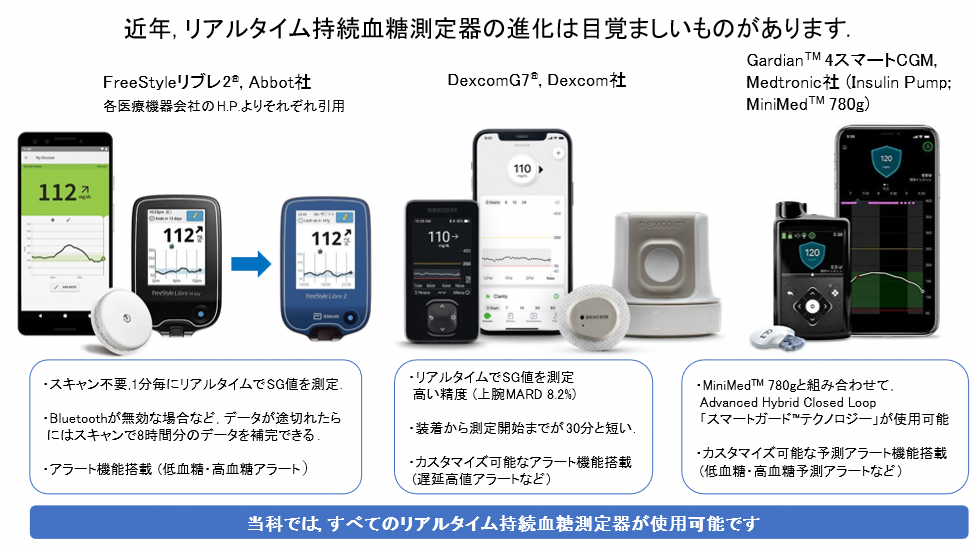
リアルタイム持続血糖測定器 (rtCGM) によって得られた血糖値データを Ambulatory Glucose Plofile (AGP)という解析方法で読み解き、緻密な血糖コントロールを目指します。3 機種すべてにアラート機能が搭載されており、低血糖防止・高血糖是正に非常に有効です。当院ではいち早く、2021 年 5 月より FreeStyle リブレから得られた血糖値データをクラウドベースで管理するシステム「Libre view」を導入しました。2024 年 8 月には DexcomG7 対応のクラウドシステム「Dexcom CLARITY」も導入しました。1型糖尿病患者様は上腕背側あるいは腹部に rtCGM センサーを装着し、同センサーから得られたセンサーグルコース値を個人所有のスマートフォンで読み取ります。スマートフォンの扱いが困難な高齢者は、専用の読み取り機である Libre2 リーダーで読み取ります。スマートフォン・Libre2 リーダーで読み取られた血糖値データは、クラウドシステム「Libre view」「Dexcom CLARITY」を介して医療機関と共有され、日々の診療に役立てられます。2 型糖尿病でも 1 日 1 回以上のインスリン注射の実施を条件に保険適応があります。当科は rtCGM の導入件数において、大阪府下でもトップクラスの医療機関です。
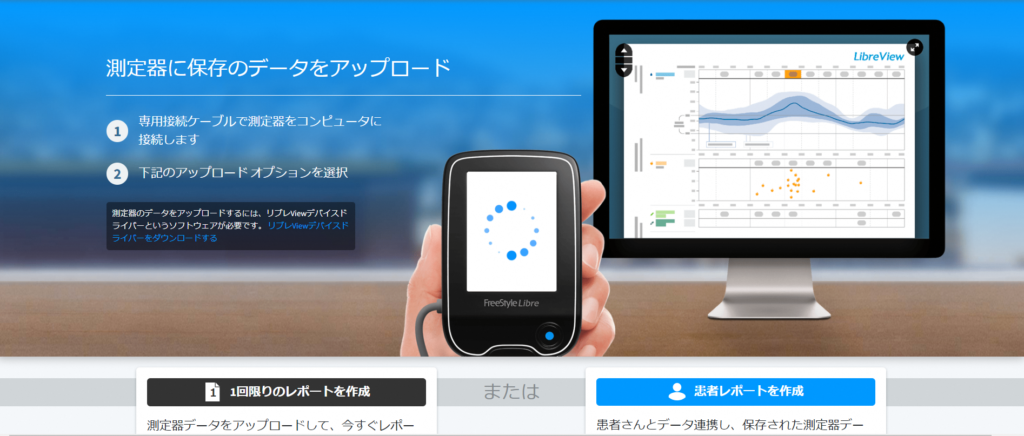

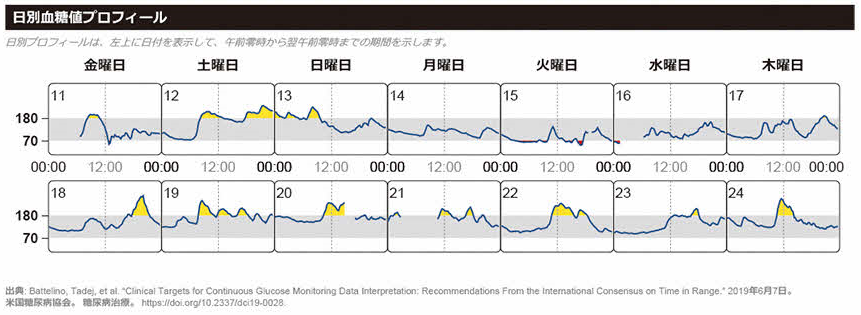
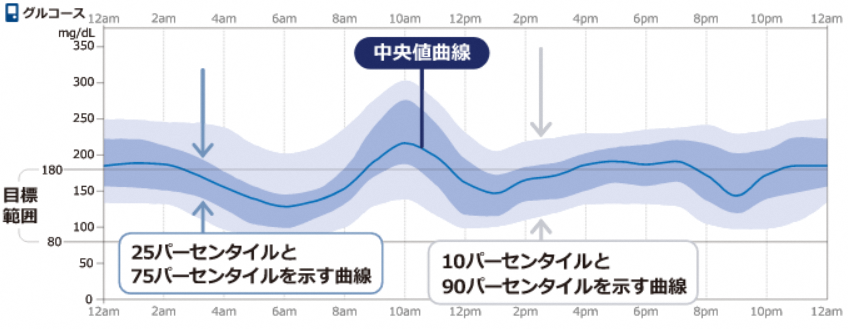
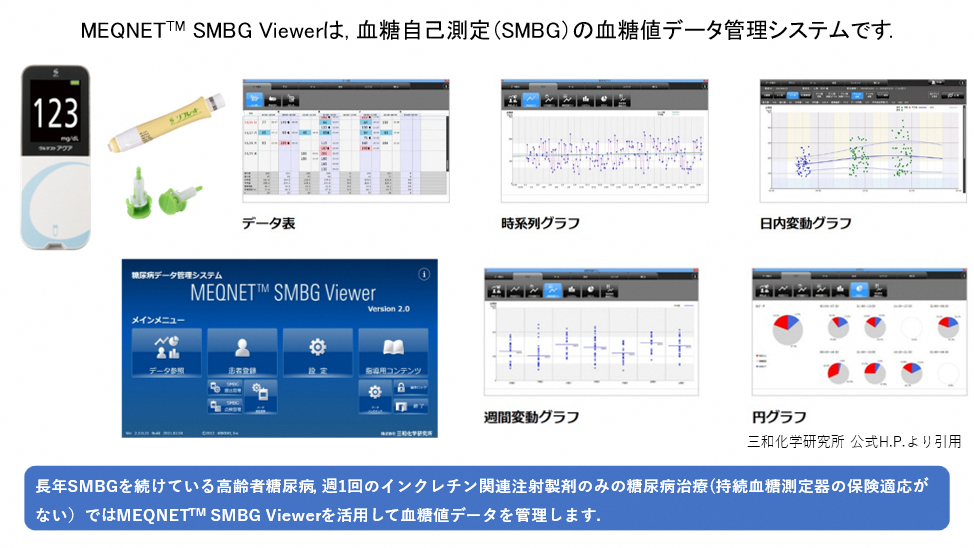
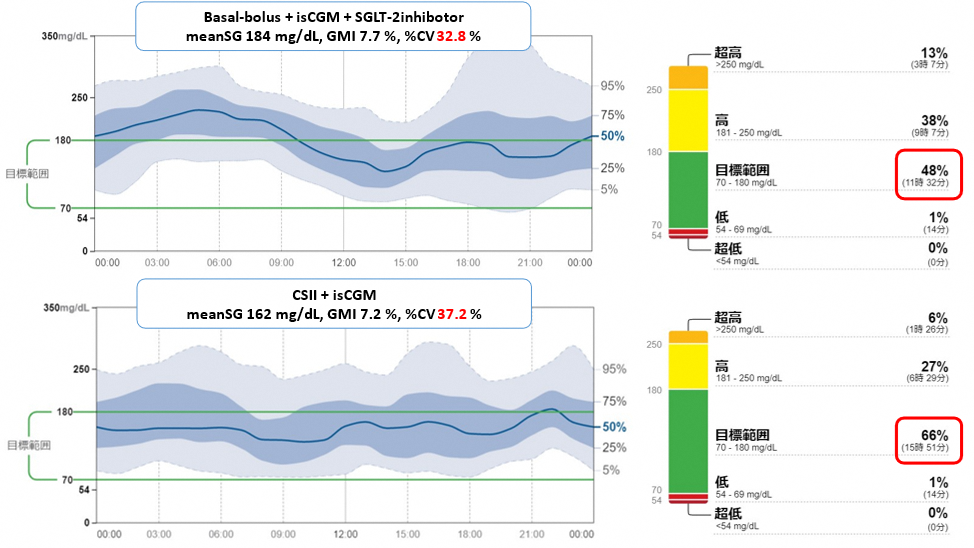
AGPレポートの詳細な評価 (meanSG値, GMI, %CV, TIR, TBR, TAR)を基に、インスリン注射や内服薬を細かく調整し、患者様お一人お一人に最適な治療をご提供します。低血糖に十分注意しながらもより良い血糖コントロールを追求致します。生活スタイルに応じてインスリン投与量, 投与タイミング, アラート設定を個別にアドバイスし、緻密な血糖コントロールを目指します。 また、指先を穿刺して血糖自己測定 (SMBG) をされている患者様には, MEQNETTM SMBG viewerで血糖値データを解析します。MEQNETTM SMBG viewerを活用することで、主治医が自己管理ノートに羅列した血糖値を目で追って評価するより、はるかに精密で客観的な血糖値データが得られます。患者様も自己管理ノートに血糖値を記載する手間がなくなり、「楽になった」とご好評を頂いております。2型糖尿病でも、何らかの注射製剤の実施を条件に保険適応があります。
さらに、患者様の自己管理を手助けするPersonal Health Record (PHR) もお勧めしています。ご希望があればアプリのダウンロード・設定・登録まで当院臨床検査技師が指導します。患者様自身が日々の血圧・体重・血糖値などを入力することで、生活習慣の改善につながります。

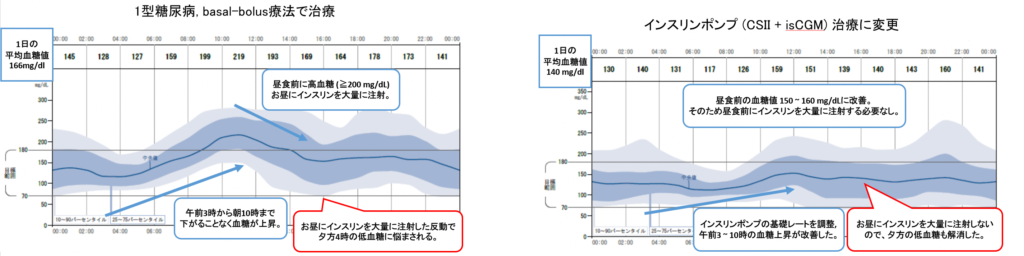
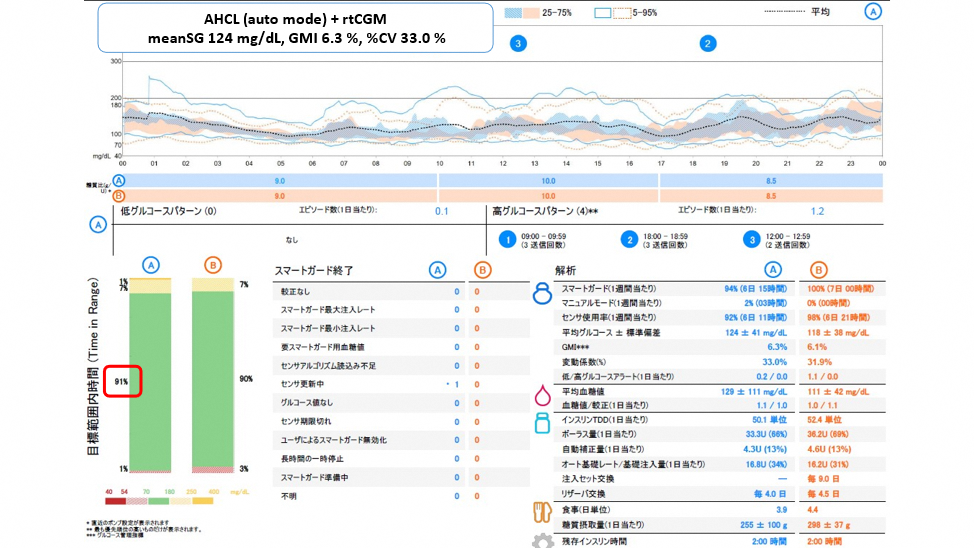
次に当院のインスリン治療についてご説明します。1 日 4 回のインスリン頻回注射療法であるbasal-bolus 療法を基本として、SGLT2 阻害剤の併用、カーボカウント指導、スマートインスリンペンによる注射履歴の確認と薬剤費軽減、ultra-rapid insulin 製剤 (ルムジェブ, フィアスプ)の使用が可能です。重症低血糖の既往がある患者様のご家族には点鼻グルカゴン製剤 (バクスミー)の情報提供と処方を致します。また、補正インスリン、責任インスリン、残存インスリン、目標血糖値、インスリン効果値、インスリン/カーボ比を評価し、患者様に丁寧にご説明致します。毎回の診察では、食後血糖値を含めたすべての時間帯の血糖値を確認し、HbA1c を越えた“より良い”血糖コントロールを目指しながらも低血糖は常に意識します。リアルタイム持続血糖測定器を活用して、日中の無症候性低血糖や夜間低血糖も見逃さないよう治療します。 当院ではインスリンポンプは Medtronic 社 (ミニメド™780G)の自施設での導入が可能です。CSII (Continuous Subcutaneous Insulin Infusion)は勿論、AHCL (Advanced Hybrid Closed Loop, Auto Mode) 療法まで step up が可能です。2025 年 4 月現在、15 名の 1 型糖尿病患者様がインスリンポンプ療法を選択されており、10 名が AHCL (Auto Mode) を選択されています。インスリンポンプ治療は、より良い血糖コントロールを目指す1型糖尿病患者様にとって、非常に有効な選択肢の 1 つです。ご希望の患者様は、担当専門医より個別で説明を受けることができます。インスリンポンプに関しては、毎週水曜日午前に「インスリンポンプ専門外来」を完全予約制で実施しております。インスリンポンプに関しても当科では外来導入が標準です。

ただし、安全にインスリンポンプを外来導入するためには、当科の「インスリンポンプ外来導入のための工程表 (ポンプチェックシート)」に従い通院し、予定されたレクチャーやトレーニングをすべて受けていただくことが条件です。具体的には、ポンプ導入前に ① インスリンポンプレクチャー基礎編+実践編 ② デモ機によるポンプ実践トレーニング ③ カーボカウントの3 つの講義を受けます(各 1 時間)。講義終了後に患者様の意思を最終確認し、外来インスリンポンプ導入となります。導入週は水午前 2 時間・金午後 1 時間の 2 回通院、1 週間後の水午前に通院して頂いたら、その次は 1 か月後の再診となります (2 週間で 3 回通院していただくだけのご負担です)。導入月はCSII+rtCGMでポンプ操作に慣れて頂き、患者様のご希望に沿ってAHCL(Auto Mode) への step up を検討します。必ずしも AHCL まで step up しなければいけないわけではありません。我々は医療的なアドバイスは致しますが、患者様のご希望を最大限に尊重いたします。また、ポンプ治療にかかる医療費の説明もしっかり致します。外来でのポンプ導入にご不安な方は入院しての導入も可能ですのでご相談ください。
インスリンポンプに閉塞トラブルはつきものですが、自力できちんとインスリン充填およびカニューレ交換ができるまで何度でも個人指導を行います。閉塞するには必ず理由があります。その理由を理解し、回避できるようトレーニング致します。そしてポンプ閉塞時の対応に関しては、最重要ポイントですので、当科オリジナルの詳細なトラブルシューティングマニュアルを用いて、ご理解いただけるまで徹底的に指導します。それでも不測の事態が発生する可能性を考慮し、当院救急外来スタッフともインスリンポンプの勉強会を行っております。当院では緊急時のインスリンポンプの初期対応に困ることはありません。
導入前の入念なポンプトレーニング・ポンプ導入チェックシートを活用した抜けのない丁寧な指導・万全のトラブルシューティング対策、そして不測の事態を想定した糖尿病チーム医療を整えての外来インスリンポンプ導入です。インスリンポンプの進化は日進月歩です。Basal-bolus療法からインスリンポンプ治療に切り替えて、血糖コントロールが劇的に改善し、長年苦しんだ低血糖から解放された患者様を数多く見て参りました。Auto Mode の素晴らしさを痛感する毎日です。若年~中壮年の1型糖尿病、妊娠出産を視野に入れておられる女性1型糖尿病、膵全摘出後の患者様は、是非、インスリンポンプ療法を糖尿病治療の選択肢の1つとしてお考え下さい。これからも我々は、北河内地域インスリンポンプ治療の普及に尽力します。1型糖尿病の皆様は、その疾患の希少性故、通院先選びにご苦労なさることがあると思いますが、どうぞ安心してご通院頂きますよう宜しくお願い申し上げます。
近年の晩婚化、出産年齢の上昇に伴い妊娠糖糖尿病・糖尿病合併妊娠の患者様は増えています。2014 年に糖尿病・内分泌内科と産婦人科で第 1 回妊娠糖尿病/糖尿病合併妊娠・合同カンファレンスを開催したのを皮切りに、現在まで綿密に情報を共有し診療しております。2019 年 11 月より、当院産婦人科に通院する妊婦様全員に、妊娠中期に 50g グルコースチャレンジテスト(50gGCT) を実施しています。妊娠糖尿病を一人も見逃さないためです。妊娠初期の随時血糖≧100 mg/dL あるいは妊娠中期の 50g GCT≧140 mg/dL の場合は、直ちに 75g ブドウ糖負荷テストを実施し、妊娠糖尿病の最終診断となります。妊娠糖尿病と診断された場合、その日に当科を紹介受診して頂けます。以後は、産婦人科の定期健診と同じ日に妊娠糖尿病の治療を受け、安心安全なお産を目指します。 当科が妊娠糖尿病・糖尿病合併妊娠の診療に取り組み始めてから 11 年が経ちました。現在では妊娠糖尿病・糖尿病合併妊娠は 40~50 症例/年へと増加しております。枚方市のみならず、寝屋川市や交野市など広域なエリアからの診療要請を頂いております。妊娠という特殊な環境下で、母体の安全と胎児の健やかな成長を支えるために血糖・血圧・体重を管理し、産科医療を支える一員になるということは大変やりがいのある医療です。そして、高齢者が多い糖尿病・内分泌内科領域では極めて珍しい、次世代への貢献につながる医療です。これからも北河内地域の妊娠糖尿病・糖尿病合併妊娠の治療を担う重要拠点の一つとしての役割を全うしていきたいと思います。 同疾患を治療する医師は、その制御にインスリン注射を必要とする顕著な食後高血糖と、就寝中も母体から胎児にブドウ糖を供給し続けることによる夜間低血糖が、一人の妊婦に同時に存在する独特の血糖プロファイルを理解する必要があります。また、妊娠週数によってダイナミックに変化するインスリン代謝と、ケトーシスに傾きやすい不安定な代謝状況も、同様に理解されるべきです。医師は、母体の代謝状況と共に、胎児の発育状況も把握する必要があります。肥満・高血圧を合併した妊娠糖尿病の管理は困難を極めます。妊娠糖尿病・糖尿病合併妊娠の治療は、同疾患に精通した糖尿病内科専門医によってなされるべきです。 当科では、特有の厳格な血糖管理基準とその評価方法を遵守します。妊婦に使用可能なインスリン製剤の適切な選択とその使い方、スマートインスリンペンによる注射履歴の確認、SMBG とrtCGM を駆使し、可能な限り正常耐糖能を目指して厳格な血糖管理を行います。妊娠週数に応じたきめ細やかな栄養指導 (月1回の栄養指導を出産直前まで継続)を通じて分割食の指導と実践、周産期の血圧・体重も管理し、妊婦様にはその必要性をわかりやすく指導します。そして診察毎に産婦人科の診療記録を確認し、母体と胎児の全体像の把握に努めます。1 型糖尿病妊婦様はインスリンポンプ治療による周産期血糖管理を行います。妊娠糖尿病・1, 2 型糖尿病合併妊娠の出産も在胎週数 36 週以上なら当院で出産可能です。産後の耐糖能評価、授乳期の血糖管理も行います。ご希望の妊婦様には、1週間程度の「妊娠糖尿病教育入院」を実施しております。

また、当院は助産制度の指定病院であるため、周産期ハイリスク妊娠(若年妊娠、低収入、低学歴、未婚、妊娠葛藤、家庭内暴力、被虐待、精神疾患合併、不規則な食事による肥満・痩せ、喫煙・飲酒、不定期通院、飛び込み受診、外国人) に耐糖能異常を合併した妊婦が一定数来院されます。これら複雑な生活環境をもつ妊婦に対しては、糖尿病内科医、産婦人科医、精神科医、保健師、助産師、医療ソーシャルワーカー (MSW)らが「周産期ハイリスク妊婦会議」を定期的に開催し、必要あれば児童相談所とも情報共有して、出産までチーム医療でサポートする体制を取っております。 挙児希望の糖尿病女性、2 型糖尿病合併不妊症に対するプレコンセプションケア(妊娠前の血糖コントロール)にもしっかり対応します。2022 年 4 月より不妊治療に公的医療保険が適応されるようになり、妊婦の高齢化も相まってご依頼が増えているのがこの分野です。食事・運動療法を前提とし、適応があればプレコンセプションケアにメトホルミンを考慮します。ただし妊娠が判明したら、全例でインスリン治療に切り替えます。
近年、甲状腺・内分泌専門医が減少しており、紹介先探しにご苦労されるとお聞きします。当科では自己免疫性甲状腺疾患(バセドウ病や橋本病)の患者さんは、初診時に必要なホルモン検査・各種自己抗体検査を実施し、直ちに治療を開始することが出来ます。外来での内分泌スクリーニング検査が陽性だった場合、必要なら入院にて各種負荷試験や下垂体・副腎の造影 MRI 検査を実施し、確定診断に至ります。甲状腺の結節性病変に対しては、甲状腺エコー検査や頸部 CT、必要に応じて各種シンチグラムなどの画像診断とエコーガイド下の穿刺吸引細胞診で腫瘍の良悪性を診断します。免疫チェックポイント阻害剤による内分泌関連有害事象は日常的にご依頼があります。甲状腺クリーゼや副腎不全による入院症例も年間3~4件は必ずご依頼があります。妊娠中の甲状腺疾患の管理のご依頼もお受けしております。すべての甲状腺・内分泌疾患に適切なホルモン補充療法を行い、北河内地域により良い内分泌治療を提供します。
・糖尿病・内分泌内科…………………………月~金曜日の午前診(毎日随時受付, 毎日2~3診体制)
・インスリンポンプ専門外来…………………水曜日の午前診(完全予約制)
・1 型糖尿病専門外来…………………………月、火、木曜日の午前診(完全予約制)
・妊娠糖尿病専門外来……月、火、木曜日の午前診(完全予約制)
<検査>
甲状腺エコー検査 甲状腺穿刺吸引細胞診…………木曜日の午後診 (完全予約制)
( 甲状腺専門医がエコー検査を担当し、検査後に専門医による診察があります。)
<糖尿病教育入院>
毎週実施、月曜日午後あるいは火曜日午前を第1病日として3~ 10 日の入院加療
毎週火曜日14 時から多職種が集まって「糖尿病チーム医療カンファレンス」を開催
<糖尿病療養指導>
個別外来栄養指導……随時実施(InBody による体組成の測定込)
フットケア外来…… 毎月第1, 2 金曜日
(フットケア研修を履修した専門看護師が実施)
糖尿病透析予防指導……随時実施
(医師診察に管理栄養士と看護師による指導込)
在宅療養指導……随時実施
(医師診察後に薬剤師と検査技師による注射や血糖測定の手技指導)
・糖尿病・内分泌疾患のみ(延べ人数) 2,372 名 / 年
※1, 2 型糖尿病, 妊娠糖尿病に対する糖尿病教育入院、糖尿病の急性合併症(糖尿病性ケトアシドーシス, 高浸透圧高血糖症候群, 全身状態が悪化した高血糖, 感染症を合併した高血糖, 低血糖昏睡)、大血管・細小血管障害を合併した高血糖、術前血糖コントロール入院、内分泌疾患の急性期治療 (バセドウ病, 橋本病, 副腎不全, 下垂体前葉機能低下症など)、内分泌疾患の負荷試験の短期入院 平均在院日数 13.5 日
・糖尿病・内分泌内科に定期通院されている方のみ(延べ人数) 9,357 名 / 年
・在宅自己注射指導管理料 3,886 名 / 年 (内訳) インスリン製剤の自己注射 2,624 名 / 年 インクレチン関連注射製剤の自己注射 1,148 名 / 年 インスリンポンプ治療 114 名 / 年 ・血糖自己測定器加算 2,837 名 / 年 (内訳) 血糖測定 (SMBG) 1,619 名 / 年 血糖測定 (rtCGM) 1,218 名 / 年 ・外来, 入院栄養指導 592 件 / 年 (内訳) 糖尿病透析予防指導 443 件 / 年 高度腎機能加算 56件 / 年 ・フットケア外来 48 件 / 年 ・在宅療養指導(自己血糖測定, 自己注射の指導) 288 名 / 年
・甲状腺エコー検査 209 件 / 年
・糖尿病センターのさらなる展望 柴崎 早枝子, くらわんかフォーラム(市立ひらかた病院講堂にて開催)2024.1.20 ・日常診療で内分泌疾患を見逃さないために 座長;柴崎 早枝子, 糖尿病・内分泌 DiaMond Seminar in 枚方 2024.3.23 ・注射製剤による糖尿病治療と“糖尿病療養指導”について 柴崎 早枝子, 第 18 回北河内糖尿病療養指導セミナー 2024.7.13 ・チームで取り組む糖尿病療養指導 前川 千尋(管理栄養士), 柴崎 早枝子, 第 18 回北河内糖尿病療養指導セミナー 2024.7.13 ・血糖自己測定器から得た血糖値データの管理システム- MEQNETTM SMBG Viewer – 柴崎 早枝子, 三和化学研究所 動画コンテンツ ユーザーインタビュー 2024.9.10 ・注射製剤による糖尿病治療と“糖尿病療養指導”について 柴崎 早枝子, 枚方市地域包括支援センター サール・ナート / 松徳会 依頼講演 (市立ひらかた病院講堂にて開催)2024.9.18 ・糖尿病内科領域における便秘治療を考える会 コメンテーター 柴崎 早枝子, EA ファーマ 2024.11.12
・糖尿病性足壊疽の集約的治療が奏功した高齢 2 型糖尿病の 1 例 浦上 奈歩, 柴崎 早枝子, 第 243 回日本内科学会近畿地方会 2024.3.16 ・電撃痛を伴う遠位対称性多発神経障害を契機に診断に至った 2 型糖尿病の 1 例 世良 佳奈子, 柴崎 早枝子, 第 243 回日本内科学会近畿地方会 2024.3.16 ・basal-bolus, SGLT2 阻害剤併用から insulin pump に変更する際の血糖変動データと インスリン量に違いを認めた 1 型糖尿病 2 例 柴崎 早枝子, 第 67 回日本糖尿病学会年次学術集会 2024.5.18 ・第 61 回日本糖尿病学会近畿地方会 座長; 柴崎 早枝子 2024.10.26
・A Case of Type 2 Diabetes Mellitus with Lung Cancer Suffered from Euglycemic Diabetic Ketosis Accompanied by Adrenal Insufficiency after Immune Checkpoint Inhibitors. Saeko Shibasaki et al. Case Report in Endocrinology 2024 Feb 20; 2024:9982174.
・糖尿病治療の進歩
柴崎 早枝子, 第 23 回市民公開講座 (市立ひらかた病院講堂にて開催) 2023.1.20
・インスリン治療の基礎知識
柴崎 早枝子, 第7回生涯教育研修会, 枚方市薬剤師会 2023.2.25
・当院における外来インスリンポンプ導入とその後の支援体制について
柴崎 早枝子, 第 66 回日本糖尿病学会年次学術集会, ミニメド™770G システム HCL 使用経験
に関する小セミナー, Medtronic 社 2023.5.12
・Hybrid Closed Loop 症例提示
柴崎 早枝子, 北摂インスリンポンプを語る会, Medtronic 社 2023.9.30
・「2 型糖尿病の薬物治療」について~実地医家の先生のお悩みにお答えします~
柴崎 早枝子, 北河内医師会学術講演会 2023.11.11
・糖尿病治療の IT 化~Digital Health Tool を活用した糖尿病治療について~
柴崎 早枝子, Abbot Japan Diabetes Care Expert Seminar 2023.11.28
・インスリンポンプの基礎知識
柴崎 早枝子, 市立ひらかた病院地域連携特別企画 (天の川病院講堂にて) 2023.12.13
・社会的リスクを有する妊娠糖尿病妊婦の臨床像について
柴崎 早枝子 第 66 回日本糖尿病学会年次学術集会 2023.5.12
・発症から 3 か月後までインスリン分泌の詳細な変化を観察し得た劇症 1 型糖尿病の 1 例
西川 奈歩, 柴崎 早枝子 第 60 回日本糖尿病学会近畿地方会 2023.10.14
・丘疹-紅皮症が先行して発症した急性発症 1 型糖尿病の 1 例
八幡 直輝, 柴崎 早枝子 第 60 回日本糖尿病学会近畿地方会 2023.10.14
・ヒドロコルチゾン補充で低カリウム血症を繰り返した ACTH 単独欠損症の 1 例
伴 有沙美, 柴崎 早枝子 第 242 回日本内科学会近畿地方会 2023.12.9
・ SGLT2 阻害薬内服中,十二指腸炎を契機に正常血糖 DKA を発症した未治療バセドウ病合併
SPIDDM 例
細井 恵理子, 柴崎 早枝子 糖尿病 66 巻 (2023) 3 号 p.208-214
「糖尿病・内分泌内科」として常勤医5名、非常勤医2名の体制で診療に当たっております。
常勤スタッフの年齢は20~40歳代と若く、皆伸び盛りの働き盛りです。
「糖尿病チーム医療」を支えるコメディカルも勉強熱心で心強い限りです。
北河内のより良い糖尿病治療に貢献するため一生懸命頑張ります。
皆様からのご紹介をお待ち申し上げております。